【津高本院】不妊治療のページです
望妊治療の詳細について
【津高本院】不妊治療のページです
診療内容により時間が異なります
妊娠の10~15%が流産となり、25~50%の女性が流産を経験すると言われています。
妊娠はするけれども、流産や死産や新生児死亡などを繰り返し、結果的に子どもを持てない場合を不育症と呼んでいます。
不育症の原因は一つとは限らず、多岐に渡っている可能性があります。系統的な検査を行いますが、原因不明も半数以上あると考えられています。
3回以上流産を繰り返す場合を、習慣流産と言います。この頻度は1%程度ですが、妊娠22 週以降の死産や生後1 週間以内の新生児死亡は含まれていません。こういった場合も含め「結果的に子どもが持てないこと」を広い意味で不育症と言います。
不育症とは:不育症の原因解明、予防治療に関する研究(代表 斎藤滋 2016-2018年度)
なお、妊娠反応は陽性だが、子宮内に赤ちゃんの袋(胎嚢)が見えずに終わる生化学的妊娠(化学流産)は、現在のところ流産には含めていません。しかし、2017年に欧州生殖医学会(ESHRE)は、生化学的妊娠も流産の回数に含めるとの認識を初めて示しました。繰り返す生化学的妊娠を不育症に含めるかは、今後の課題です。なお、繰り返す生化学的妊娠についての、明確な治療法についての指針やガイドラインは現在のところありません。これからの課題です。
図1に厚生労働研究班による不育症のリスク因子別頻度の集計データを示します。
子宮形態異常が7.9%、甲状腺の異常(機能亢進症もしくは機能低下症)が9.5%、両親のどちらかの染色体異常が3.7%、抗リン脂質抗体陽性が8.7%、また血液凝固因子異常として第XII因子欠乏症が7.6%、プロテインS欠乏症が4.3%を占めています。これらの頻度は2016-2018年の日本医療研究開発機構(AMED)研究班での再調査でもほぼ同じ頻度と報告されています。
世界的に推奨されている検査を一次検査として示します。
不育症研究について:不育症の原因解明、予防治療に関する研究(代表 斎藤滋 2016-2018年度)
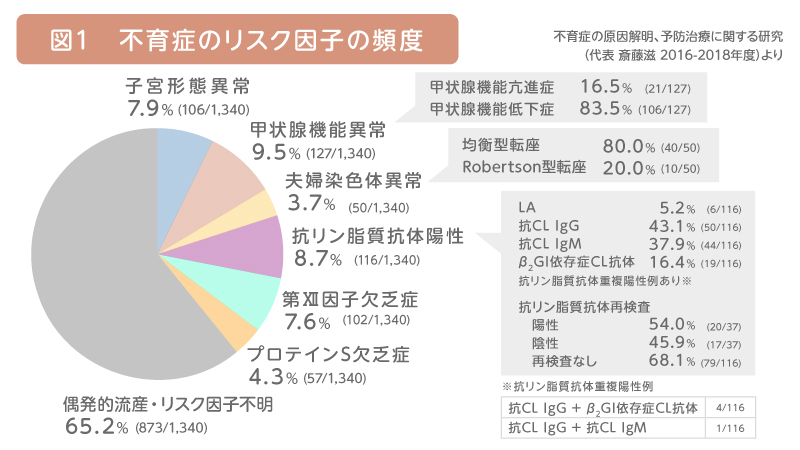
表1に本研究班の成績を示します。
過去に5回までの流産であれば、おおむね治療成績は良好です。ただし、6回以上の流産歴のある方は通常の治療法だけでは難治性で特別な治療法が必要かもしれません。
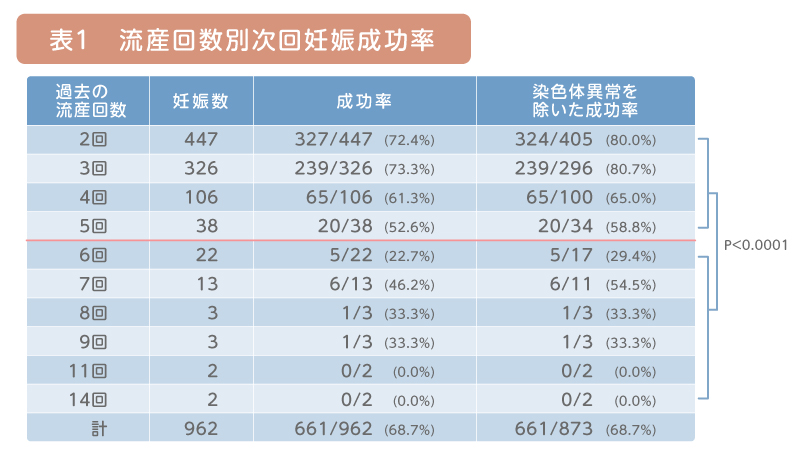
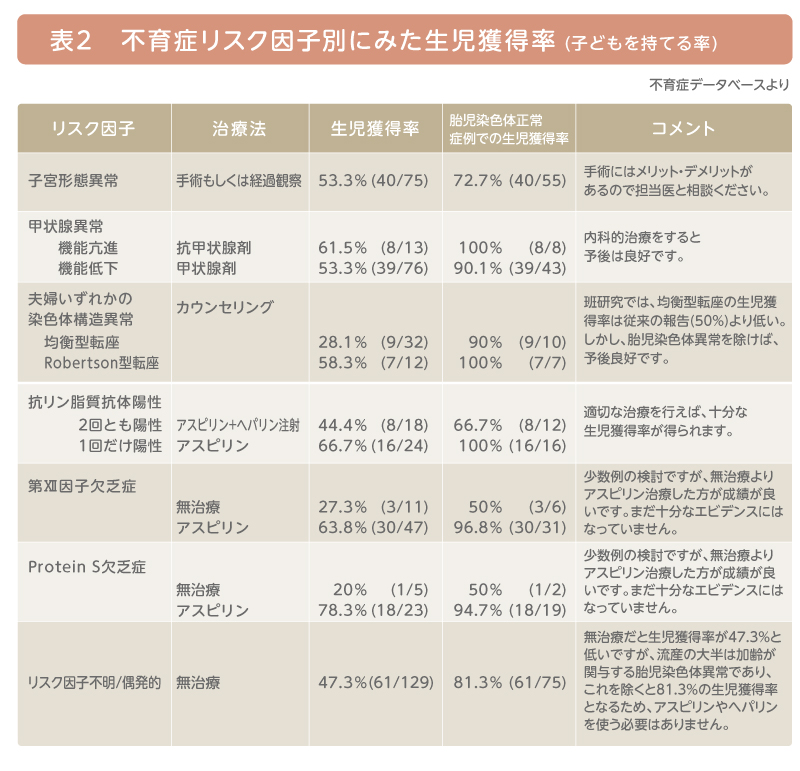
表2にAMED研究班による各リスク因子毎の治療成績を示します。
以前は、夫婦染色体異常例では流産率が極めて高く、子どもを持てないと誤解されていましたが、そのような事はなく、流産率は高いのですが最終的には多くの方が子どもを持てることも、判ってきました。つまり、流産回数は多いですが、子どもを持てる率は一般のカップルとは差がありません。このことはとても朗報であり、諦めずに妊娠することの重要さを示しています。
また、抗リン脂質抗体陽性例、第XII因子欠乏症、プロテインS欠乏症に対するアスピリン療法(Asp)、ヘパリン療法(Hp)、では治療成績は良好であり(表2)、正しい診断と治療が必要なことが判ります。
カウンセリングのみはほとんどが原因不明例ですが、良好な治療成績であることが判ります。このように決して悲観的にならずに、検査を行ない、治療を受けて下さい。
流産回数が2回の方は、カウンセリングを受けた方が、流産リスクがあってもなくても、次回の妊娠成功率が高いことも判っています。夫婦で十分な説明をうける機会を取ってもらうのも良いでしょう。また妊娠した際には、家族が話し相手となったり、妊娠安定期に入る妊娠10~12週までは頻回に妊婦健診を行ない、できるだけ不安をとるようにしましょう。
子宮形態異常については、とくに中隔子宮で流産しやすいことが判っています。今のところ、手術をした方が良いというエビデンスはありませんが、班研究に加わった研究者の多くが、手術をした方が、生児獲得率が上昇することを報告しています。ただし、手術後に子宮内膜が癒着し不妊原因になることも報告されていますので、十分に説明を聞いて方針を決める必要があります。なお、子宮形態異常は遺伝することはありません。
甲状腺の機能亢進や機能低下があっても治療後には良好な生児獲得率が得られます。まずは甲状腺機能を正常化させてから、妊娠に臨むようにしましょう。
血液凝固因子異常である第XII因子欠乏やプロテインS欠乏は、これらに対する自己抗体によって活性が低下することが研究班から報告されています。これらの自己抗体が生殖に重要な役割を果たすepidermal growth factor(EGF)に交叉反応することも判ってきており、研究班では不育症に関連するリスク因子として、第XII因子活性、プロテインS活性を選択的検査として分類しています。これらの場合、低用量アスピリン療法を行なうことで流産率が減少することも研究班データで明らかになっていますが、まだエビデンスレベルの高い標準治療にはなっていませんので、担当医と十分に相談してください。
抗リン脂質抗体の一種である抗PE抗体は不育症の方の34.3%に認められていますが、この抗体が本当に流産・死産の原因になっているか未だ研究段階で保険診療としては認められていません。ただし陽性結果の場合、無治療だと流産率が高く、低用量アスピリン療法で流産率が減少することが研究班のデータベースで明らかになっています。
NK活性という免疫の力が亢進した状態の関与も疑われていますが、この検査の意義も未だ研究段階にあります。
夫婦染色体検査については、メリット(流産のリスクならびに流産率が判明する)とデメリット(精神的苦痛、どうすることもできないという悩みなど)があります。不育症外来を受診した染色体均衡型構造異常をもつカップルの生児獲得率は、一般のカップルとは変わっていません。染色体構造異常があると流産を繰り返して子どもがもてないと思われがちですが、流産回数は一般のカップルより多いですが、最終的には子どもをもつ確率は一般の方と変わりません。